Anesthésie générale
L'anesthésie générale (narcose complète) supprime la conscience et la sensation de douleur dans tout le corps. Pendant l'anesthésie, le patient ou la patiente se trouve dans un état proche du sommeil profond.
L'anesthésie est réalisée à l'aide d'une combinaison de différents médicaments. On utilise des somnifères et des médicaments contre la douleur, pour le relâchement musculaire et pour influencer le système nerveux végétatif. Ces médicaments sont soit injectés dans la veine, soit mélangés à l'haleine.
mélangés à l'air que l'on respire.
En injectant le somnifère dans la veine, les adolescents et les adultes s'endorment agréablement. Par le même accès veineux, différents liquides (solutions de perfusion) s'écoulent dans le système vasculaire pendant et après l'intervention. Ces perfusions ressemblent aux liquides corporels normaux.
Les enfants et, exceptionnellement, les adultes sont endormis en respirant un médicament sous forme de vapeur (anesthésique par inhalation) mélangé à l'air.
est utilisé pour induire le sommeil. Cela se fait en portant un masque facial. Habituellement, de l'oxygène pur passe par ce masque facial avant l'endormissement afin d'augmenter la teneur en oxygène dans le corps pendant cette phase.
Après l'endormissement, la respiration est assistée par ce masque facial. Ce type de contrôle de la respiration permet également de réaliser des interventions courtes.
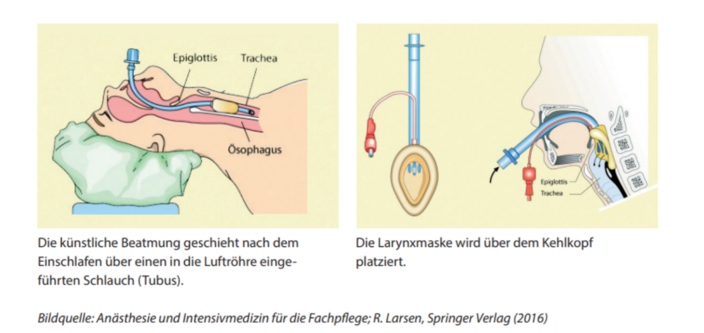
Pour les interventions plus longues, les voies respiratoires sont sécurisées en introduisant un tube dans la trachée (intubation avec tube trachéal) ou un masque laryngé (masque laryngé) dans la gorge.
L'anesthésiste décide laquelle des deux voies aériennes artificielles sera utilisée en fonction des possibilités ou des limites d'utilisation définies des deux techniques.
L'insertion du tube trachéal ou du masque laryngé se fait dans un sommeil profond. Ensuite, en cas d'intervention prolongée, une ventilation mécanique est effectuée.
Le tube trachéal (contrairement au masque laryngé) sépare de manière absolument sûre la voie aérienne de la voie alimentaire et empêche que la salive, le suc gastrique ou le contenu de l'estomac ne parviennent dans les poumons (aspiration). Cette technique est donc utilisée chez les patients qui ne sont pas à jeun, qui ont une fermeture insuffisante de l'estomac (maladie dite du reflux gastrique), qui sont en forte surcharge pondérale ou qui sont opérés en position latérale ou ventrale.
Risques potentiels
Les troubles de l'état général après une anesthésie générale disparaissent rapidement.
Après une anesthésie générale, des troubles de l'état général peuvent apparaître, qui disparaissent généralement rapidement. Il s'agit principalement de nausées et de vomissements, de troubles de la déglutition dans la gorge semblables à un refroidissement, ainsi que d'irritations des veines, d'irritations ou d'hématomes au niveau des points d'insertion des aiguilles et des cathéters.
Les anesthésies sont aujourd'hui très sûres. La prise en charge minutieuse par l'équipe d'anesthésie spécialement formée et la surveillance étroite à l'aide d'appareils techniques (appelés moniteurs) ont considérablement réduit le risque d'incidents graves. Bien qu'aujourd'hui, de plus en plus de patients doivent être opérés en urgence, c'est-à-dire peu préparés, ou qu'ils soient gravement malades, il est extrêmement rare qu'un incident anesthésique grave se produise.
Afin d'éviter des soucis inutiles, les patients sont invités à exprimer leurs craintes et leurs incertitudes lors des entretiens de préparation. Une information approfondie est la meilleure prophylaxie contre les craintes infondées.
Les dommages permanents causés par l'anesthésie sont aujourd'hui extrêmement rares.
Parmi les risques rares, on compte le passage des sucs gastriques ou du contenu de l'estomac (aspiration) dans les poumons, avec un risque de pneumonie. En ce qui concerne le comportement à adopter en matière de nourriture et de boisson avant l'intervention, il convient de respecter les règles expliquées oralement et par écrit.
Les blessures des dents ou des prothèses dentaires, de la bouche et du larynx entraînant un enrouement et des difficultés de déglutition sont rares.
De même, il est rare que de graves problèmes cardiaques, circulatoires ou respiratoires surviennent.
peuvent être déclenchés par exemple par des réactions d'intolérance. Des paralysies et des troubles de la sensibilité des bras ou des jambes peuvent survenir en raison de la pression exercée sur les nerfs par des positions corporelles spéciales pendant l'intervention. Même les troubles nerveux graves de ce type disparaissent généralement d'eux-mêmes en quelques semaines.
Des troubles de la concentration et de la mémoire de courte durée peuvent également survenir, mais rarement. Ceux-ci ont généralement une origine mixte. Ils sont déclenchés par les médicaments, le stress de l'opération, les changements d'environnement, les contraintes psychiques et physiques et d'autres influences corporelles.
Il est extrêmement rare que survienne ce que l'on appelle la fièvre anesthésique (hyperthermie maligne), un déraillement soudain du métabolisme musculaire sous anesthésie. Ce trouble musculaire est d'origine génétique et peut être maîtrisé avec des médicaments.
Troubles après une anesthésie générale en cas de risque élevé et/ou d'intervention importante
En cas d'intervention majeure ou de risque anesthésique accru en raison de maladies préexistantes, le médecin anesthésiste prend d'autres mesures qui servent à surveiller le patient de manière plus complète. Il s'agit notamment de : Mise en place d'un cathéter veineux central, mesure de la pression artérielle, sonde gastrique, sonde vésicale à demeure, etc.
Les anesthésistes informent à chaque fois sur la justification (indication) et les risques de ces mesures supplémentaires. Bien entendu, ils informent également sur l'administration éventuellement nécessaire et les risques de sang étranger (transfusion) ou de certains composants sanguins et sur les possibilités d'éviter l'administration de sang étranger. A cet égard, il convient de mentionner avant tout le traitement mécanique des pertes de sang pendant une opération (système Cellsaver).
Foire aux questions sur l'anesthésie générale
Pourquoi ne puis-je pas manger ou boire avant l'opération ?
L'anesthésie générale supprime non seulement la conscience et la sensation de douleur, mais aussi les réflexes de protection (p. ex. réflexe de déglutition et de toux). Il y a ainsi un risque que le contenu de l'estomac passe dans le pharynx et les voies respiratoires et provoque une grave pneumonie. Le risque est d'autant plus grand que le contenu de l'estomac est important, c'est-à-dire que le dernier repas est récent.
Avant chaque anesthésie, il convient, pour sa propre sécurité, de ne pas manger d'aliments solides pendant au moins 6 heures et de ne consommer que des liquides clairs comme de l'eau ou du thé jusqu'à 2 heures.
Quelle est la rapidité d'action de l'anesthésie générale ?
Les médicaments modernes permettent de passer rapidement et en douceur à l'état proche du sommeil de l'anesthésie générale. Que ce soit lors de l'injection des médicaments dans une veine ou lors de l'administration par voie respiratoire, le patient s'endort après environ 30 à 60 secondes.
Est-ce que je ne me réveille vraiment pas pendant l'opération ?
Après l'endormissement, les fonctions vitales des organes et la profondeur de l'anesthésie sont constamment contrôlées. A l'aide des médicaments disponibles aujourd'hui, il se produit
l'adaptation à chaque situation est rapide et très précise. Il ne faut pas s'inquiéter de l'apparition d'un état d'éveil pendant l'opération.
Quelle sera l'intensité de mes douleurs après l'opération ?
Il est impossible d'éviter complètement les douleurs après une opération, mais elles peuvent aujourd'hui être limitées à un niveau supportable. Le besoin d'analgésiques dépend avant tout de l'opération effectuée et de la sensibilité individuelle à la douleur.
Afin de rendre la période postopératoire aussi agréable que possible, le dosage des analgésiques est déjà adapté aux besoins attendus pendant l'intervention. Après la fin de l'opération, le traitement de la douleur est adapté au patient individuel.
En cas d'intervention majeure, il peut être judicieux de recourir à une anesthésie régionale en plus de l'anesthésie générale. Lors d'une intervention dite combinée, l'anesthésie régionale peut insensibiliser de manière très ciblée la région du corps opérée et douloureuse. Le médecin anesthésiste informe le patient en détail sur la méthode appropriée, sa justification et ses risques.
Est-il possible que je ne me réveille pas ?
L'anesthésie n'a jamais été aussi sûre qu'aujourd'hui. Cela est dû principalement au développement de nouveaux médicaments et de meilleurs moyens de surveillance, ainsi qu'au fait que la tâche est prise en charge par une équipe d'anesthésie compétente.
Néanmoins, même aujourd'hui, des complications potentiellement mortelles peuvent survenir dans de rares cas.
Le risque est surtout déterminé par les maladies individuelles concomitantes et par l'opération effectuée, et moins par l'anesthésie elle-même.
Pour les personnes physiquement résistantes qui doivent se soumettre à une intervention clairement limitée, le risque est extrêmement faible.
Ai-je des nausées après l'opération ?
Les nausées et les vomissements (en anglais : PONV pour postoperative nausea and vomiting) étaient autrefois des conséquences presque inévitables de toute anesthésie. Les médicaments modernes déclenchent beaucoup moins souvent ces effets secondaires désagréables, certains somnifères se prêtent même à leur traitement. Néanmoins, aujourd'hui encore, il n'est malheureusement pas possible de garantir une phase de réveil sans nausées. La fréquence et l'intensité dépendent essentiellement de la prédisposition personnelle et de l'intervention effectuée.
En cas de prédisposition connue aux nausées et aux vomissements, par ex. NVPO suite à des interventions antérieures, des mesures préventives particulières sont mises en place.
Quand serai-je vraiment réveillé ?
Les médicaments modernes permettent de très bien contrôler la durée de l'anesthésie.
Quelques minutes seulement après la fin de l'opération, les patients sont à nouveau conscients. Ils respirent suffisamment lorsque les réflexes de protection sont revenus, répondent aux questions et obéissent à des demandes simples.
Toutefois, il peut s'écouler entre une demi-heure et quelques heures, selon la durée et le type d'intervention, avant que l'attention de l'entourage ne soit à nouveau pleinement sollicitée. Ce délai dépend également du type et de la dose d'analgésiques nécessaires après l'intervention.
Quand pourrai-je à nouveau manger et boire ?
En raison de nouvelles connaissances, on commence aujourd'hui à s'alimenter très tôt (parfois déjà en salle de réveil) après une opération (nourriture liquide et légère bien digeste). Cela permet également de réduire la sensation de soif qui est assez fréquente après une opération.